はじめまして。 中村義幸といいます。
現在はフリーランスの看護師として、色々な訪問看護ステーションで精神科に関する教育支援などを行いながら、東京のMIRAI訪問看護ステーションで非常勤取締役を務めています。
現場の緊張感からは少し身を離しながら、精神科看護を別の角度から見つめ直す時間を過ごしています。
このたび、訪問看護ステーションくるみの皆さまと不思議なご縁をいただき、定期的にエッセイを書かせていただくことになりました。
何を書けばよいのか迷いもありましたが、やはり、僕自身が長年生活の中で活用しながら、精神科訪問看護の現場でも実践を重ねてきたクライシス・プランを、軸に据えていけたらと考えています。
この場をお借りして、日々考えていることや、クライシス・プランをめぐる視点を、少しずつ言葉にしていきます。
どうぞよろしくお願いいたします。
大阪市、寝屋川市、守口市、
門真市、大東市、枚方市全域対象
“精神科に特化”した
訪問看護ステーション
「くるみ」
平日・土曜・祝日 9:00〜18:00
【日曜・お盆・年末年始休み】
※訪問は20時まで
対応させていただいております。
クライシス・プランは「書式」だけを示す言葉ではない
最近は、「クライシス・プランについて話してほしい」というご依頼をいただくことがよくあります。
クライシス・プランと聞くと、調子の変化を青・黄・赤で整理し、利用者(患者)さんと一緒に書き出していくための書式を思い浮かべる方が多いかもしれません(書式の一例を載せておきます)。
実際、そうした理解も大切な一面だと思います。しかし、僕が研修などでお伝えしているクライシス・プランは、特定の書式や様式といったツールそのものだけを指しているわけではありません。
▼一般的なクライシス・プランの書式の例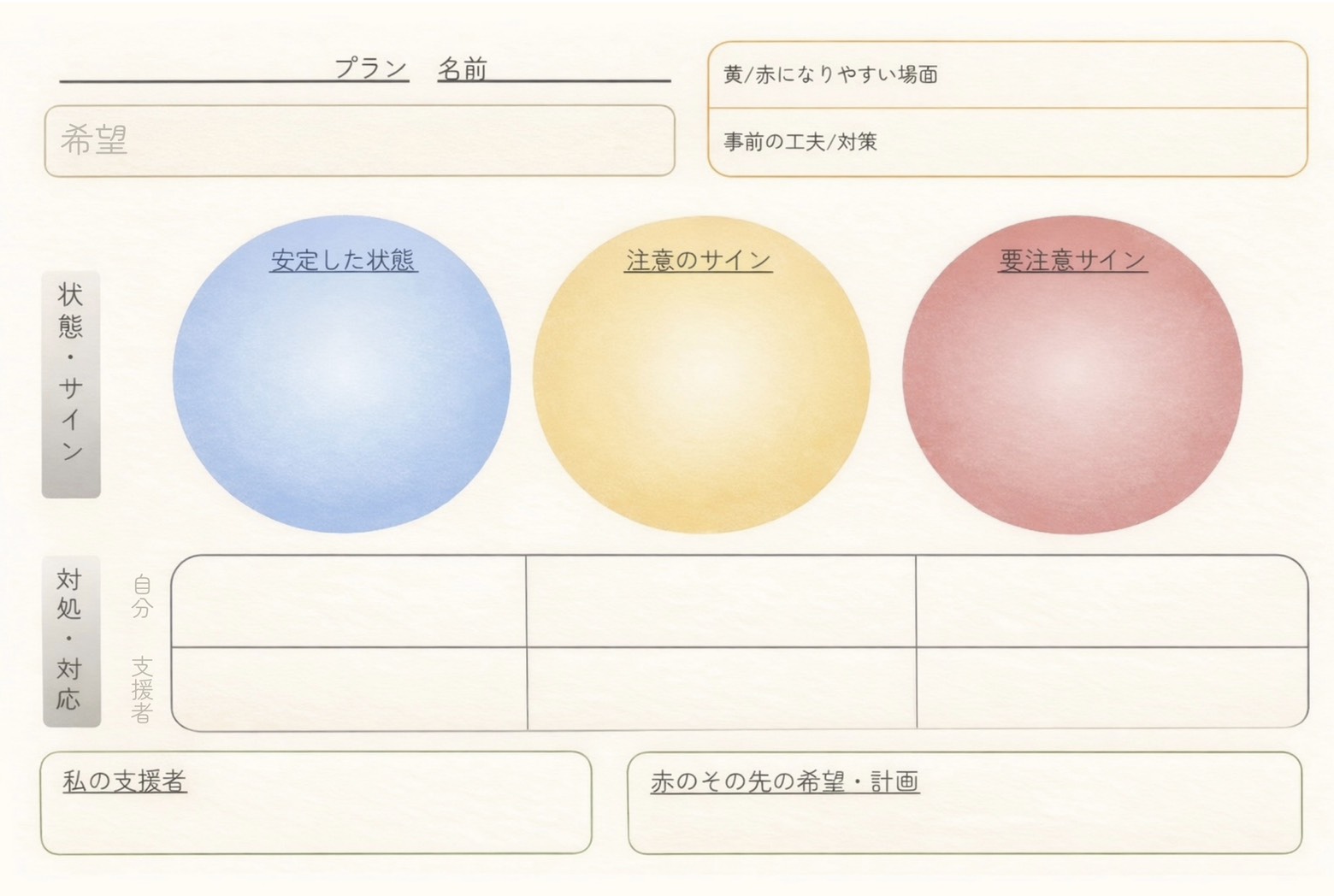
クライシス・プランという「アプローチ」
僕が考えるクライシス・プランは、本人の言葉や行動、価値観や生活の工夫などを手がかりに、調子の変化とそれに対する対処・対応を整理し、不調に陥っても立て直していけるように一緒に考えていくプロセスそのものを示します。
その一連の関わり全体を、僕はクライシス・プランという「アプローチ」と考えています。
その意味で、クライシス・プランのアプローチは、青・黄・赤の書式を利用者(患者)さんと共有した瞬間から始まるものではなく、本人と出会い、言葉を交わした瞬間からすでに始まっていると、僕は感じています。
「作らなかった」クライシス・プラン
実際に、これまでの関わりの中には、本人が書式の活用にあまり乗り気ではなく、結果として紙のクライシス・プランは作成しなかったものの、本人の語りや行動を手がかりにクライシス・プランの構造をもとに状況を整理しながら、本人と対処や対応を一つずつ確認していったことで、精神科訪問看護の卒業につながった事例もありました。
書面を使いながら本人と協働的に計画を作成できることが望ましいのは確かですし、それを目指していくことがクライシス・プランの大切な要素でもあります。
ただ、書式を使わない形であっても、同じ視点をもって関わり続けることもまた、クライシス・プランというアプローチの一つだと、僕は考えています。
「安全な関わり」であるかを問い続ける
クライシス・プランのアプローチの中で、僕が特に大切にしているのが、トラウマインフォームドケア(TIC)の視点です。
つまり、クライシス・プランを本人と一緒に作成・活用することが「本人にとって安全な関わりになっているかどうか」を、常に問い続ける必要があるということです。
よく、「中村さんは関わっているすべての利用者(患者)さんにクライシス・プランを作成しようとするのですか?」と質問されます。僕の答えは、「いいえ」です。むしろ、作成しないという選択をすることの方が、実際は多いのです。
クライシス・プランをツールとして活用することが本人に管理的・評価的と理解される可能性があると判断される場合、「作らない」「今は扱わない」という判断をすることも、重要な実践だと思います。
「作らない」「扱わない」場合、クライシス・プランというアプローチができないというわけではないのです。
先ほど述べたように、紙のクライシス・プランを作成しなくとも、協働的に状況を整理しながら対処・対応を考えていくことは可能だと感じています。
本人の言葉や行動を丁寧に拾い、その人が大切にしてきた価値観や習慣を、支援者側で評価や判断を加えることなく受け取りながら「青・黄・赤」を仮説的に整理していく。
たとえ、ツールとしてクライシス・プランを一緒に作成・活用することができなかったとしても、その仮説を支援の中での地図として対話の中で共有しながら手がかりとして関わりを続けていくこと。むしろ僕は、それが看護におけるクライシス・プランの本質なのではないかと考えています。

クライシス・プランは精神科だけのアプローチではない
クライシス・プランの考え方は、身体疾患を抱える人や、いわゆる「健康な人」にとっても、有効だと思っています。
人は誰でも調子を崩すこともあれば、余裕を失うこともあるでしょう。その揺らぎを異常として切り分けるのではなく、起こりうる変化として扱う視点は、あらゆる生活の場面に応用できるものです。
看護師がクライシス・プランを活用することの大きな意義は、身体と精神、その両方の教育を受けてきた専門職であることだと思っています。
身体だけを見るのでもなく、精神だけを見るのでもない。その人の生活全体を見ようとする視点を、看護師は本来持っているはずなのです。
「何を大切にして生きたいか」を問い続けること
また、看護師の関わりには、本人の思いや価値観を言葉にし、支援の中で大切に扱っていくアドボカシーの視点があります。
そして、これからの生き方や治療の選択について、本人とともに考えていくACP(アドバンス・ケア・プランニング)もまた、同じ方向を向いた取り組みだと感じています。
クライシス・プランは、アドボカシーやACPと日々の看護の中で自然につながっているアプローチです。本人の言葉や価値観に耳を傾け、「この方は何を大切にして生きていきたいのか」を問い続ける姿勢は、どの場面でも変わりません。
たとえ、調子が良くなることを前提にできない終末期や不可逆的な慢性疾患の支援であっても、クライシス・プランは、本人の声を中心に据えた関わりを支える視点になりうると、僕は考えています。

看護師も揺らいでいい
日々の臨床の中で、看護師自身が調子を崩したり、余裕を失ったりすることも、決して特別なことではありません。それでも現場では、「支える側でいること」「揺らがないこと」を、知らず知らずのうちに求められてしまう場面があります。
クライシス・プランというアプローチは、誰かを支援するためだけのものではなく、看護師自身が「揺らぐ自分」を異常とせず、立て直していくための視点でもあると、僕は感じています。
不調になることは失敗ではなく、生活の中で起こりうる変化であり、誰かに助けを求めることは、弱さではなく生活の工夫なのです。
人と、自分自身と向き合うということ
このエッセイでは、クライシス・プランを中心に、看護師が人と、そして自分自身とどう向き合っていくのかという視点から言葉にしていきたいと思っています。
次回以降は、クライシス・プランというアプローチが、日々の看護の中でどのように息づいているのかを綴っていく予定です。
大阪市、寝屋川市、守口市、
門真市、大東市、枚方市全域対象
“精神科に特化”した
訪問看護ステーション
「くるみ」
平日・土曜・祝日 9:00〜18:00
【日曜・お盆・年末年始休み】
※訪問は20時まで
対応させていただいております。








